CRANIOTOMIE ONDER PLAATSELIJKE VERDOVING EN SEDATIE
Bij de meeste hersentumoren is de radicale verwijdering van de laesie de behandeling die de meeste kans op genezing of overleving op lange termijn biedt. Sommige van deze tumoren zijn technisch gezien moeilijk te opereren. Andere zijn technisch toegankelijk, maar bevinden zich op “eloquente” plaatsen. Dat wil zeggen dat de tumoren zich bevinden op plaatsen in de hersenen, of in de buurt ervan, waar gevoeligheid, beweging, spraak en het mondelinge begrip gecontroleerd worden.
Wat te doen in dat geval? Bij geselecteerde gevallen is de verwijdering van het letsel als de patient bij bewustzijn is tijdens de ingreep de alternatieve oplossing (craniotomie op patient bij bewustzijn). Deze ingreep is niet aan te raden voor procedures die onder algemene verdoving kunnen die geen speciaal risico hebben om neurologische gebreken te veroorzaken.
WAT ZIJN LAESIES IN ELOQUENTE ZONES?
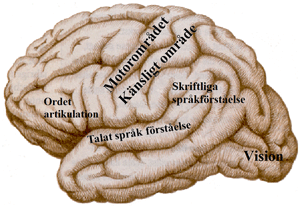 |
Sommige hersenletsels bevinden zich op plaatsen in de hersenen die belangrijke functies regelen zoals gevoeligheid, beweging, spraak en het mondelinge begrip. Dit zijn “eloquente gebieden”. Wanneer een letsel wordt vastgesteld op dergelijke plaats, veroorzaakt meestal het letsel zelf symptomen die hiervan afhangen: moeilijkheden bij het praten of begrijpen van woorden, verlamming van een arm, enz.
|
|
Eloquente hersengebieden
|
Het probleem kan nog groter worden als de aanbevolen behandeling de chirurgische ingreep is. De risicos zijn de neurologische gevolgen, die kunnen optreden bij 80-95% van de patienten die onder algemene verdoving geopereerd worden. De vraag die bijgevolg gesteld wordt is: welke zijn de mogelijkheden om de postoperatoire neurologische gebreken te vermijden of te verminderen?
WELKE MOGELIJKHEDEN HEB IK OP CHIRURGISCHE BEHANDELING?
 |
Eens het bestaan is bevestigd van een hersenlaesie op een eloquent gebied kan men twee houdingen aannemen. De eerste is het in acht nemen van de diagnose: men ondergaat een biopsie om microscopisch de aard van de laesie te identificeren, en men beslist daarna of men wil behandeld worden of niet (meestal radiotherapie). De biopsie is een kleine ingreep, meestal stereotactisch, en die uiteraard niet geneest, maar louter diagnostisch is.
|
|
Glioom motorgebied
|
De tweede is rechtstreekts te gaan beslissen voor een chirurgische behandeling: men ondergaat een ingreep (craniotomie) om de tumor te verwijderen. Na de microscopische analyse kan men aanvullende behandelingen overwegen zoals chemo- of radiotherapie.
Deze ingreep is echter zeer risicodragend voor gevolgen. De chirurg kan een partiële verwijdering van de laesie uitvoeren, onder algemene verdoving. Aangezien hij een deel dichtst bij deze gebieden niet verwijdert, probeert hij zoveel mogelijk de postchirurgische gevolgen te vermijden. Maar een deel van de laesie achterlaten brengt dan weer meer kans mee op terugkerende verschijnselen. Indien men de totale verwijdering van de tumor wenst, bestaat de behandeling uit de exacte identificatie van de ligging van de tumor met zijn anatomische relaties en uit de intraoperatoire controle van de functionaliteit van de zones in de hersenen die gemanipuleerd worden. De beste manier om dit te uit te voeren is met de craniotomie op de patient die bij bewustzijn blijft.
KAN DE MODERNE TECHNOLOGIE NIET VERMIJDEN WAKKER TE MOETEN BLIJVEN TIJDENS DE INGREEP?
De meest gevorderde technieken van diagnose via beeld (helical CT, magnetische resonantie, angio-CT, PET, enz.) staan ons toe om zeer exacte beelden te krijgen van de laesie.
De laatste technologie in chirurgische miscroscopie met ingebouwde neuronavegatie omvat al deze beelden hetgeen de uiterst precieze toegang tot de laesie vereenvoudigt.
We hebben bovendien de mogelijkheid om de ingreep uit te voeren in onze open ruimte voor magnetische resonanties, hetgeen ons toelaat om op eender welk ogenblik van de ingreep een geactualizeerd neurobeeld te verkrijgen van de uitgevoerde resectie of een bevestiging van de verwijdering van de laesie op het einde van de ingreep.
Maar de uitdaging blijft om de hersenfuncties vrij te houden van risicos. De beste neurologische evaluatie is un eenmaal het klinisch neurologisch onderzoek, en daarvoor moet men bij bewustzijn bijven.
In het geval van letsels ivm sensorische en motorische functies durante ingreep, kunnen we proeven uitvoeren zoals het opwekken van de potentiele lichamelijke functies tijdens te operatie. Niettemin, voor de identificatie en evaluatie van de gebieden die in verband staan met de spraak (spreken en begrijpen, of het gebied van Broca en Wernicke) is de verwijdering uitvoeren als de patient wakker is de beste optie.
WELKE RISICOS/VOORDELEN BIEDT DE CRANIOTOMIE BIJ WAKKERE PATIENT TEGENOVER DE ALGEMENE VERDOVING?
Het uitvoeren van een craniotomie onder algemene verdoving staat ons toe het verloop van de ingreep beter te controleren (bloeding, convulsies, hoest, vermindering van de hersenoxygenatie), waardoor beide chirurg en anesthesiologe voorkeur hebben voor deze methode. Doch, wanneer het risico voor neurologische gevolgen na de operatie hoog is, wordt dit risico aanvaardt of moet de verwijdering van de laesie partieel zijn.
Als de procedure geschiedt bij een wakkere patient, onder lokale verdoving en sedatie, kunnen we de hersenfuncties die gevaar lopen tijdens de ingreep controleren middels de constante klinische evaluatie. Hiermee bereiken we grotere resecties met kleinere risicos voor neurologische gebreken.
De anesthesiologe, opgeleid in neuro-anesthesieleer en uiterst voorbereid voor dit soort ingrepen, blijft constant bij de patient om zijn levensfuncties te controleren en de hersenfuncties die risico lopen op de monitor te volgen.
HOE GESCHIEDT DE OPERATIE?
De dag voor de ingreep heeft de patient een gesprek met de anesthesiologe, die op deze manier het volledige medisch/chirurgisch ziektebeeld van de patient kent. Ze onderzoekt de patient, evalueert de fysische en neurologische toestand van de patient en informeert over de gehele procedure.
Dit bezoek/gesprek is van groot belang want tijdens de ingreep vormen de neurochirurg, de neuroanesthesiologe en de patient één team. De samenwerking van de patient is fundamenteel. Hij moet dus voordien de gehele procedure kennen evenals de medewerking die van hem wordt verlangd.
In de operatiezaal, worden canules (holle injectienaalden) aan de patient verbonden (in een arteriele, een periferische ader en een centrale ader –in de plooi van de elleboog of in de hals–) en een sonde in de blaas. De patient wordt lichtjes gesedeerd, om het hem gemakkelijk te maken. Hij krijgt een injectie van plaatselijke verdoving in de zenuwen die het hoofd verdoven. De chirurgische doeken worden zodanig op de patient gelegd dat de anesthesiologe en de patient in verbaal en visueel contact blijven.
Het belangrijkste moment is de verwijdering van de laesie. Op dat ogenblik blijft de patient volledig wakker en wordt constant neurologisch geevalueerd. Hij wordt verzocht enkele eenvoudige opdrachten uit te voeren , zoals de hand open en dicht doen, de knieën plooien, tot tien tellen, enz. Als de verwijdering van de laesie ten einde is wordt de patient gemakshalve opnieuw lichtjes onder sedatie gebracht.
 |
|
Craniotomie patiënt onder lokale anesthesie en sedatie
|
HOE GESCHIEDT DE PERIODE NA DE OPERATIE?
Na de ingreep wordt de patient overgebracht naar de reanimatiezaal (Intensieve Zorgen) voor toezicht gedurende 24 uur, net als bij een ingreep onder totale verdoving. De bedoeling is de patient nauw onder toezicht te houden gedurende de eerste uren na de operatie.
De dag na de ingreep wordt de patient overgebracht naar de Afdeling Hospitalizatie, waar hij nog 3 tot 5 dagen verblijft.
Het doel van deze ingreep is de neurologische toestand van vóór de operatie te behouden, hetgeen in de meeste gevallen lukt.
WELKE ZIJN DE MOGELIJKE COMPLICATIES?
Het is zeldzaam dat er complicaties optreden tijdens de ingreep, en die zijn eigen aan een craniotomie. Het toegevoegde risico komt voort uit het feit dat de patient wakker blijft, want indien hij moet geintubeerd worden zal dit snel moet gebeuren, en een dringende intubatie draagt meer risico dan een geregelde.
WELKE RESULTATEN WORDEN BEHAALD?
De resultaten zijn zeer gunstig, daar in onze serie de neurologische staat werd behouden bij ongeveer 80 % van de patienten. Bij ongeveer 15% treedt een gebrek op dat vóór 1 maand reeds hersteld wordt. Bij ongeveer de overige 5% zijn de neurologische gebreken permanent en kunnen niet worden hersteld.
IN HET KORT
De craniotomie bij de wakkere patient is een optie die in aanschouwing kan worden genomen bij bepaalde laesies die zich in de hersenen in de eloquente gebieden bevinden.