PLEXO BRAQUIAL: LESIONES Y TRATAMIENTO DE LAS MISMAS
 |
El plexo braquial una estructura nerviosa formada por la unión de ramas de las raíces cervicales C5, C6, C7, C8 y D1. De esta unión salen los nervios que son responsables de la movilidad y sensibilidad del miembro superior. Sus lesiones son altamente invalidantes y su tratamiento complejo. |
|
Esquema del plexo braquial
|
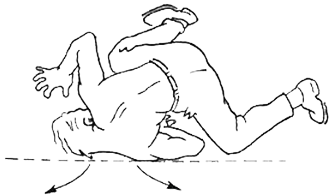 |
El origen de las lesiones de plexo braquial es variado, siendo las más frecuentes de origen traumático (accidentes de tráfico con motocicletas, sobre todo), pero también pueden deberse a traumatismos del parto (lesión del plexo braquial obstétrica) o secundarias a tumores, al tratamiento del los mismos con radioterpia o incluso tras intervenciones quirúrgicas por otros motivos. El mecanismo más habitual es el de tracción a separarse bruscamente y de forma violenta el hombro y la cabeza (caídas de motocicleta, por ejemplo) o al verse traccionado el miembro superior hacia arriba (en caídas, por ejemplo).
|
| Lesión de plexo braquial trás caída desde una motocicleta | |
 |
|
| Lesión de plexo braquial durante el parto |
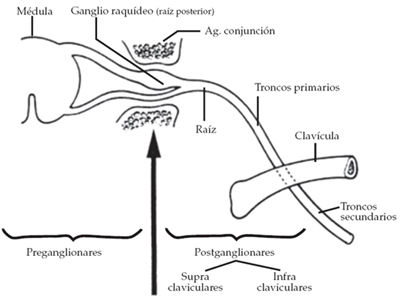 |
Las lesiones del plexo braquial, según su relación con el ganglio raquídeo se clasifican en:
|
|
Tipos de lesiones del plexo braquial: pre-ganglionares y post-ganglionares
|
 |
El primer paso será es establecer un diagnóstico exacto del nivel y de la gravedad de lesión para poder aplicar el tratamiento más indicado. El examen físico exhaustivo nos proporcionará importantes dados que confirmaremos mediante estudios de RM y de electrofisiología. Los estudios de electrofisiología se deben repetir periódicamente para ver la evolución de las lesiones y con ello decidir si es de esperar una recuperación espontánea (más o menos completa) o si es indispensable una reparación quirúrgica.
|
|
Examen clínico de un paciente con lesión del plexo braquial derecho con avulsión de las raíces C5, C6 y C7
|
En las lesiones pre-ganglionares por avulsión (o arrancamiento) el único tratamiento posible es el quirúrgico, aportando axones de nervios vecinos sanos que permitan substituir, en la medida de lo posible, a los lesionados de forma irreversible. En función de la lesión, utilizaremos nervios vecinos como el nervio espinal, los nervios intercostales o incluso la raíz C7 del brazo del otro lado (el sano). Existen multitud de técnicas y su aplicación depende siempre de lo que se ha lesionado y lo que queda de plexo por lesionar. Como norma las lesiones de las raíces más altas (C5, C6 y C7) son más fáciles de reparar y se obtienen mejores resultados que en el caso de las lesiones de las raíces bajas (C8 y T1).
En las lesiones post-ganglionares las opciones son mayores. El primer paso es el diagnóstico del punto o puntos de lesión. Durante la intervención quirúrgica se evalúa electrofisiológicamente el punto o puntos de lesión, intentando averiguar si la lesión es completa o parcial (existe conducción nerviosa a través de la misma, aunque sea parcial). Si la lesión es completa o la conducción es pobre, se extirpa el segmento enfermo y se substituye por injertos nerviosos. Estos injertos se obtienen de otros nervios del propio paciente que, al tratarse de nervios sensitivos cutáneos, se pueden extirpar sin graves consecuencias (queda, según el caso, alguna zona de piel de menor sensibilidad). Cuando la lesión es amplia, grave o antigua, se procede a tomar alguna de las ramas nerviosas de los nervios vecinos sanos para inervar los músculos del nervio dañado. Es una forma rápida y muy eficaz de revitalizar un área denervada. Suele ser muy efectivo y, si se planifica bien, el déficit es mínimo en el nervio sano al que se le substraen algunas ramas. Existen en la actualidad multitud de transferencias nerviosas, aplicables según el caso y la gravedad de la lesión. Las más habituales son la transferencia de la rama del nervio espinal para el músculo trapecio al nervio supraescapular, la de la rama de la porción larga del tríceps al nervio axilar, la de un fascículo del nervio mediano a la rama motora del musculo bíceps braquial, la de un fascículo del nervio cubital a la rama motora del musculo braquial anterior, la de dos ramas del nervio mediano al nervio interóseo posterior y la del nervio interóseo anterior al nervio cubital.
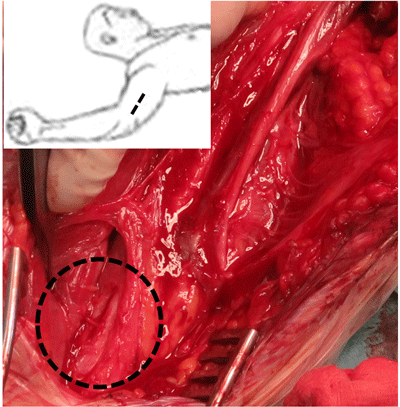
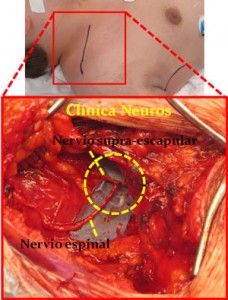 Anastómosis de la rama inferior del nervio espinal al nervio supraescapular.
Anastómosis de la rama inferior del nervio espinal al nervio supraescapular.
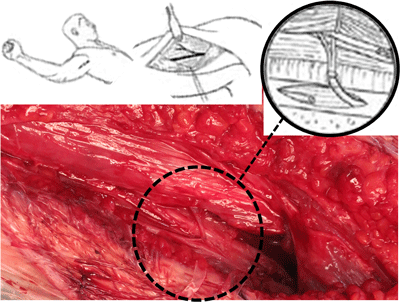
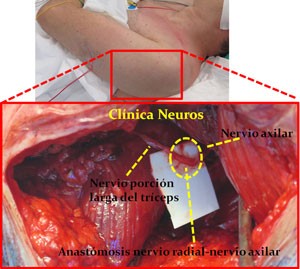 Anastómosis nervio de la porción larga del tríceps (nervio radial) al nervio axilar.
Anastómosis nervio de la porción larga del tríceps (nervio radial) al nervio axilar.
 |
 |
|
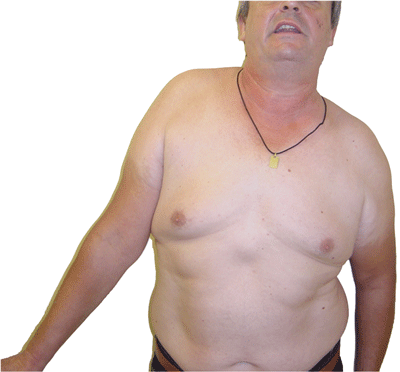
Lesión nervio axilar derecho: situación pre-operatoria
|
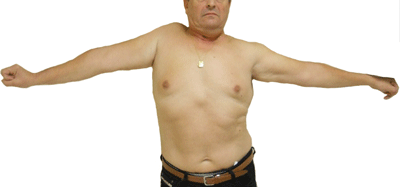
Anastomosis nervio radial a nervio axilar derecho: resultado al año de la intervención quirúrgica
|
 |
 |
|
Anastomosis de un fascículo motor del nervio cubital a la rama motora del músculo bíceps braquial (Técnica de Oberlin I)
|
Anastomosis de un fascículo motor del nervio mediano a la rama motora del músculo braquial anterior (Técnica de Oberlin II)
|
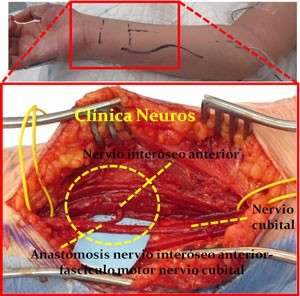 Anastomosis entre en nervio interóseo anterior y el fascículo motor del nervio cubital en el antebrazo para recuperar la movilidad y potencia muscular de los dedos 4º y 5º y la oposición del 1er dedo.
Anastomosis entre en nervio interóseo anterior y el fascículo motor del nervio cubital en el antebrazo para recuperar la movilidad y potencia muscular de los dedos 4º y 5º y la oposición del 1er dedo.
En cuanto a la cronología de las reparaciones, las avulsiones deben de repararse lo más pronto posible, porque no existe ninguna posibilidad de recuperación espontánea. Las lesiones post-ganglionares se suele esperar 2-3 meses para ver si existe recuperación espontánea. Ante la duda es mejor explorar el plexo que seguir esperando a una recuperación dudosa. Más allá de los 6 meses es mejor empezar a pensar en transferencias nerviosas de nervios vecinos sanos. Pasados dos años ya no va a haber una regeneración nerviosa efectiva y es mejor recurrir a técnicas de transferencia tendinosa. Con ellas se transfieren músculos o se cambia el punto de inserción de los mismos para intentar paliar, en la medida de lo posible, las pérdidas de función que han quedado. Son cirugías paliativas que pueden ser de utilidad para aumentar la funcionalidad del miembro lesionado.